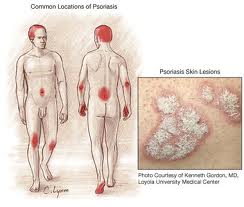
Анамнез и физикальное обследование
Заболевание в течение длительного времени, а иногда и всей жизни
больного может протекать относительно легко, не нарушая жизненно
важных функций организма. Вначале высыпания могут длительное
время локализоваться, например, только на волосистой части головы
в виде отдельных бляшек и/или на разгибательных поверхностях
крупных суставов в качестве так называемых «дежурных» бляшек
размером до 2–3 см и особенно не беспокоить больного. Иногда
псориатические высыпания могут занимать большую площадь кож-
ного покрова, включая гладкую кожу и волосистую часть головы, и
сопровождаться обильным шелушением, чувством стянутости кожи,
зудом, что значительно осложняет жизнь больного и заставляет его
часто обращаться к врачам. Псориаз протекает с периодами обос-
трения (прогрессирования) и ремиссии. Обострения наступают от
различных причин и связаны с перенесенными инфекционными
заболеваниями, психоэмоциональными стрессами, переохлаждением,
чрезмерной инсоляцией и др. Часто причина обострения остается
невыясненной. Большинство больных отмечают ухудшение состоя-
ния в холодное время года и улучшение летом, хотя у части больных
сезонности в течении псориаза не бывает.
При любой форме заболевания возможно псориатическое по-
ражение ногтевых пластинок кистей и стоп. Ногтевые пластинки
утолщаются, становятся ломкими, изменяется цвет. Характерны
образование точечных вдавлений на ногте (симптом «наперстка»),
появление подногтевых папул («масляные пятна»). Нередко наблюда-
ются деформация ногтевых пластинок, онихогрифоз, онихолизис.
Диагностируют псориаз обыкновенный, основываясь на обнару-
жении характерных папулезных высыпаний розовато-красного или
насыщенно-красного цвета, четко отграниченных от окружающей
здоровой кожи, покрытых рыхло расположенными серебристо-бе-
лыми чешуйками. В результате периферического роста элементы
могут сливаться в бляшки различных размеров и очертаний, иногда
занимающие обширную поверхность кожи.
При поскабливании папул деревянным шпателем последова-
тельно возникает триада характерных феноменов (псориатическая
триада):
■ «стеариновое пятно». При его легком поскабливании наблюдается
усиление шелушения, придающего поверхности папул сходство
с растертой каплей стеарина;
■ «терминальная пленка» появляется после удаления чешуек в виде
влажной, тонкой, блестящей, просвечивающей поверхности эле-
ментов;
■ точечное кровотечение возникает после осторожного поскабли-
вания «терминальной пленки» в виде точечных, несливающихся
капель (феномен Ауспитца, или «кровяной росы» Полотебнова).
Для прогрессирующей стадии псориаза обыкновенного характерно
наличие феномен Кебнера – появление свежих папулезных элемен-
тов на местах травм, расчесов.
Объективным показателем тяжести процесса является индекс PASI –
индекс тяжести поражения, который вычисляется с учетом размера
пораженного участка, выраженности гиперемии, инфильтрации и
шелушения. Максимальное значение PASI равно 72; легкая, средняя
и тяжелая формы псориаза определяются при PASI соответственно
0–10, 10–50, 50 и выше.
Лабораторные исследования
Для уточнения диагноза проводится гистологическое исследование
биоптата кожи из наиболее типичных очагов поражения.
Патогномоничными признаками псориаза являются значитель-
ный акантоз, наличие удлиненных тонких и несколько утолщенных
в нижней части эпидермальных выростов; над вершинами сосочков
дермы эпидермис истончен, иногда состоит из 2–3 рядов клеток.
Характерен паракератоз, а в старых очагах гиперкератоз; нередко
роговой слой частично или полностью отшелушен. Зернистый слой
выражен неравномерно, под участками паракератоза, как правило,
отсутствует. При прогрессировании заболевания в шиповатом слое
отмечаются меж- и внутриклеточный отек, экзоцитоз с образова-
нием очаговых скоплений нейтрофильных гранулоцитов, которые,
мигрируя в роговой слой или паракератотические участки, образуют
микроабсцессы Мунро. В базальном и нижних рядах шиповатого
слоя часто обнаруживаются митозы. Соответственно удлинению
эпидермальных отростков сосочки дермы увеличены, колбообраз-
но расширены, отечны, капилляры в них извитые, переполнены
кровью. В подсосочковом слое, кроме расширенных сосудов, от-
мечается небольшой периваскулярный инфильтрат из лимфоцитов
и гистиоцитов с наличием нейтрофильных гранулоцитов. В период
регрессии перечисленные морфологические признаки значительно
менее выражены, а некоторые полностью отсутствуют.
Лечение псориаза
При назначении лечения необходимо учитывать анамнез, воз-
раст и половую принадлежность больного; стадию заболевания,
распространенность кожного процесса, наличие сопутствующих
заболеваний, противопоказаний к определенному методу лечения
или лекарственному препарату. Лечение комплексное, направлено
на подавление пролиферации эпителиоцитов и устранение воспа-
лительного процесса.
Цели лечения
■ Купирование проявлений заболевания: полный регресс псориати-
ческих высыпаний или уменьшение (значительное улучшение –
регресс 75% высыпаний и более, улучшение – регресс 50–75%
высыпаний) или стабилизация (отсутствие появления новых вы-
сыпаний) кожного процесса.
■ Повышение качества жизни больных.
Показания к госпитализации
Госпитализируют больных с распространенными формами псо-
риаза, не поддающимися амбулаторному лечению, с сопутствующей
патологией, с торпидным течением псориаза, для лечения которого
необходимо назначение препаратов, требующих постоянного кли-
нико-лабораторного наблюдения.
Немедикаментозное лечение
Режим. В период выраженного прогрессирования заболевания при
распространенном процессе больной нуждается в освобождении от
работы на 2–4 нед. Больные с единичными проявлениями заболе-
вания трудоспособны.
Диета. Больным псориазом следует ограничить прием острых
блюд, специй, алкогольных напитков, животных жиров. Рекомен-
дуется включать в пищу растительные масла и продукты, богатые
витаминами (фрукты, овощи).
Физиотерапевтическое лечение
С е л е к т и в н а я ф о т о т е р а п и я – ультрафиолетовое облучение
в средневолновом спектре (длина волны 280–320 нм) без приема фо-
тосенсибилизаторов. Применяется обычно в комплексе со средствами
системного и наружного действия, при менее выраженных прояв-
лениях болезни, при отсутствии инфильтрированных (застаревших)
бляшек 5 раз в неделю, на курс 20–25 процедур.
С р е д н е в о л н о в а я ф о т о т е р а п и я (UV -NB ) у з к о п о л о с н о г о
(311 нм) спектра проводится 4 раза в неделю, на курс 20 процедур.
Применяется также в комплексе со средствами системного и наруж-
ного действия, можно использовать также при умеренно выраженных
и выраженных инфильтрированных бляшках.
В прогрессирующую стадию заболевания лечение назначают пос-
ле разрешения острых воспалительных явлений, более осторожно
повышая разовые дозы. Иногда могут наблюдаться зуд, эритема и
сухость кожи, они носят временный характер. В случае развития
эритемы рекомендуется перерыв в лечении на 1–3 дня, после чего
воздействие возобновляется в меньшей дозе.
При упорном течении заболевания, при наличии выраженной ин-
фильтрации в очагах поражения проводится фотохимиотерапия,
в основе которой лежит сочетанное использование длинноволнового
ультрафиолетового излучения в диапазоне волн 320–400 нм и фото-
сенсибилизаторов фурокумаринового ряда. Фурокумарины назначают
обычно внутрь за 1,5–2 ч до облучения, дозу препарата (например,
амми большой плодов фурокумарины) подбирают с учетом массы
тела больного. Процедуры проводятся 3–4 раза в неделю, на курс
в среднем 15–25 процедур. До, во время и после общей фотохи-
миотерапии необходимо исследование уровня общего билирубина,
аспартат-аминотрансферазы и аланин-аминотрансферазы в крови.
Применяется также фотохимиотерапия с локальным использова-
нием фотосенсибилизатора (например, 0,3% раствор амми большой
плодов фурокумарины) на отдельные наиболее инфильтрированные
и резистентные к лечению очаги поражения или при небольших
проявлениях заболевания. Наружно фотосенсибилизатор назначают
за 20–30 мин до облучения.
Распространенные формы заболевания требуют комплексного
системного лечения с применением дезинтоксикационных, десен-
сибилизирующих, в некоторых случаях цитостатических и иммуно-
супрессивных средств, физиотерапевтических методов, наружных
препаратов.
При локализованных проявлениях псориаза лечение проводят
наружными средствами. При торпидном течении возможно присо-
единение локальной фотохимиотерапии.
Медикаментозное лечение
При прогрессировании заболевания применяют повидон + натрия
хлорид + калия хлорид + кальция хлорид + магния хлорид + натрия
гидрокарбонатС (гемодез) 400 мл внутривенно (в/в) капельно 1–
4 раза в неделю, всего 3–5 инъекций (по потребности).
Раствор кальция глюконата 10%, тиосульфата натрия 30%С по 7–
10 мл применяют как при прогрессировании заболевания, так и
в стационарно-регрессирующей стадии 1 р/сут внутривенно или
внутримышечно (в/м), всего 7–10 инъекций.
Возможно чередование или последовательное назначение этих
средств.
При пустулезном псориазе, распространенных тяжелых формах
псориаза и/или неэффективности других методов лечения назначаются
системные ретиноиды: ацитретинА внутрь 10–50 мг 1 р/сут в течение
4–12 нед (возможна поддерживающая терапия до 6–8 мес).
При генерализованном пустулезном псориазе, ограниченном
пустулезном псориазе, эритродермии, резистентности к предшест-
вующим методам лечения используется метод сочетанного приме-
нения фотохимиотерапии и ацитретина (Ре-ПУВА-терапия). При
назначении ацитретина следует информировать больных женщин
детородного возраста о его тератогенном действии. До и во время
применения препарата необходимо провести биохимический анализ
крови для определения уровня общих липидов, нейтральных жиров
и триглицеридов.
Прогресс в лечении псориаза, который наблюдается в течение
последних нескольких лет, связан с разработкой и внедрением в
клиническую практику принципиально новой группы лекарствен-
ных средств, которые получили название «биологические» агенты.
Особый интерес вызывает использование моноклональных антител,
которые селективно воздействуют на определенные звенья патогенеза
заболевания и в минимальной степени воздействуют на нормальную
функцию иммунной системы. Одним из представителей данной
группы препаратов явлется Инфликсимаб, который представляет
собой Химерное соединение на основе гибридных мышиных и че-
ловеческих IgG1 моноклональных антител. Он обладает высоким
аффинитетом к фактору некроза опухоли альфа (ФНОα), который
представляет собой цитокин с широким биологическим действием, в
том числе является посредником воспалительного ответа и участвует
в реакциях иммунной системы. Инфликсимаб быстро связывается и
образует устойчивое соединение с обеими формами (растворимой и
трансмембранной) ФНОα, при этом происходит снижение функци-
ональной активности ФНОα. Лечение инфликсимабом приводит к
уменьшению воспалительных явлений в эпидермисе и нормализации
процесса дифференциации кератиноцитов. В РФ Инфликсимаб
одобрен для применения при лечении больных псориазом тяжелой
степени, подлежащих системной терапии, а также больных псори-
азом средней степени тяжести при неэффективности или наличии
противопоказаний к ПУВА терапии. Первоначальная доза препарата
составляет 5 мг/кг. Затем препарат вводят в той же дозе через 2 и
6 недель после первого введения, и далее – каждые 8 недель. При
отсутствии эффекта в течение 14 недель продолжать лечение не
рекомендуется. Противопоказаниями к назначению инфликсимаба
являются: реакции повышенной чувствительности на Инфликсимаб,
другие мышиные белки, а также на любой и неактивных компонен-
тов препарата; тяжелый инфекционный процесс (сепсис, туберкулез,
абсцесс или иная оппортунистическая инфекция); сердечная недо-
статочность – тяжелая или средней степени тяжести; беременность
и грудное вскармливание; возраст менее 18 лет.
При упорном течении псориаза и наличии противопоказаний
к другим методам лечения применяются цитостатические препараты.
МетотрексатС назначают 1 раз в неделю по 10–25 мг в/м (в среднем
3–5 инъекций, обычно в зависимости от тяжести кожного процесса)
либо по 2,5 мг 3 раза в неделю с 12-часовыми интервалами (в за-
висимости от тяжести кожного процесса в течение 3–5 нед). Очень
токсичен. Не рекомендуется применять у лиц с нарушениями фун-
кции печени, почек, выраженной патологией со стороны сердечно-
сосудистой системы. До и после введения препарата необходимо оп-
ределить количество эритроцитов, лейкоцитов, тромбоцитов, уровень
общего гемоглобина в крови, провести биохимическое исследование
крови (функция почек и печени), общий анализ мочи.
Иммунодепрессант циклоспоринА назначают при тяжелом рас-
пространенном, резистентном к другим видам терапии псориазе по
3,5–5 мг на 1 кг массы тела в сутки. Следует соблюдать осторожность
при назначении препарата пациентам с нарушением функции пе-
чени, почек, повышенным содержанием в крови мочевой кислоты,
с тенденцией к развитию гиперкалиемии. Перед назначением пре-
парата необходимо определить исходную концентрацию креатинина
в сыворотке. Во время лечения измеряют артериальное давление и
определяют уровень креатинина сыворотки один раз в 2 нед в первые
3 мес лечения, в последующем – ежемесячно.
При наличии выраженного зуда в качестве симптоматических
средств в течение 7–14 дней применяют антигистаминные препараты
по выбору: клемастин внутрь по 25 мг 2 р/сут, мебгидролин внутрь
по 10 мг 3 р/сут, хлоропирамин внутрь по 25 мг 2–3 р/сут, лоратадин
внутрь 10 мг 1 р/сут и др.
Выбор лекарственных препаратов для местного применения за-
висит от стадии процесса.
Кортикостероидные средства наружного применения: бетаметазон,
гидрокортизон, клобетазол, мометазонС и др. – используют при всех
стадиях заболевания 1–3 р/сут в течение 1–4 нед, предпочтительно
на ограниченные участки. Эффективными являются препараты,
в состав которых входит салициловая кислота: бетаметазон + салици-
ловая кислота (белосалик, дипросалик, акридерм СК), мометазон +
салициловая кислота (элоком С). При поражении волосистой части
головы используют препараты в виде растворов (лосьонов).
Хирургическое лечение
Не применяется.

